【2026年最新】外来医師過多区域での開業は可能?指定地域や開業を成功させるポイント

目次
「都市部でクリニックを開業したいが、規制が厳しくなると聞いて不安だ」このようにお考えの先生も多いのではないでしょうか。
医師の地域偏在を解消するため、国は「外来医師過多区域」を指定して新規開業に対する規制を強化しています。特に2026年以降は新たな規制も施行されるため、正確な情報を把握しておくことが不可欠です。
本記事では、2025年時点での外来医師過多区域の指定地域、具体的な規制内容について詳しく解説します。また、規制対象の地域でも円滑に開業するための方法や、成功のポイントもまとめました。自身の希望するエリアで理想の医療を実現するために、ぜひ最後までご覧ください。
外来医師過多区域とは医師が多く配置されている地域のこと
外来医師過多区域とは、文字どおり「外来診療を行う医師が、ほかの地域に比べて多く配置されている」と国や都道府県が判断した地域のことです。
日本の医療環境は地域ごとに大きな差が生じています。医師が不足して困っている地域がある一方で、都市部には医師が集中している傾向があります。この「地域ごとの医師の人数の偏り」をなくし、日本全国どこでも安心して医療を受けられる環境を整えるために設けられた区分が外来医師過多区域です。
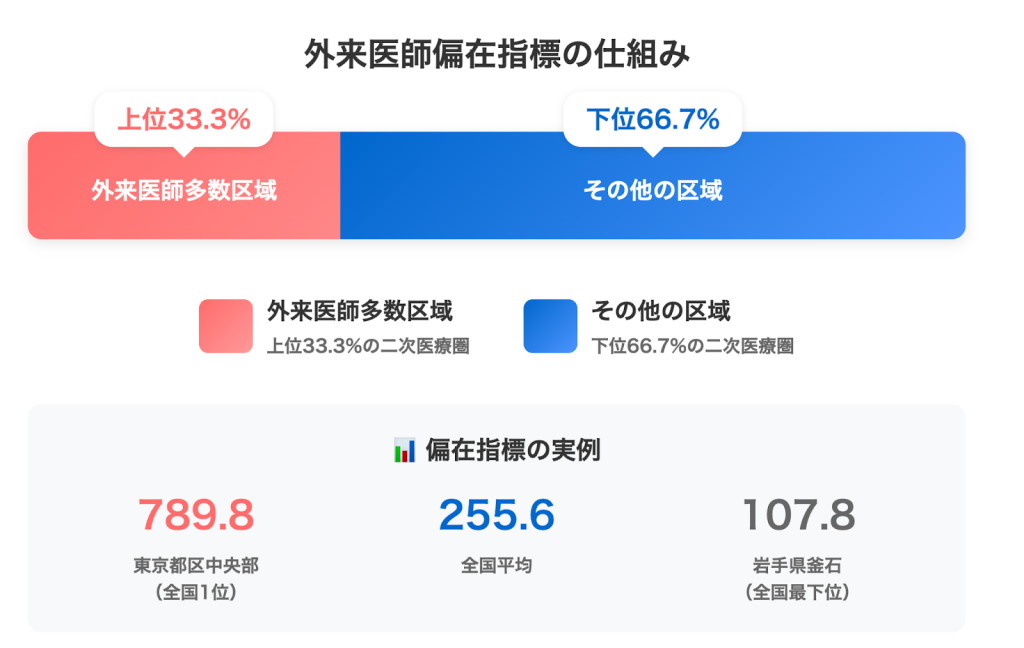
具体的には次に解説する「外来医師偏在指標」という数値を用いて判断されます。
外来医師過多区域に関係する外来医師偏在指標とは
外来医師偏在指標とは、その地域にどれくらい医師が集中しているか、あるいは不足しているかを客観的に示す数値のことです。人口10万人あたりの外来医師数などを基に算出され、全国の二次医療圏(一般的な入院医療が完結する地域単位)ごとに計算されます。
この指標において、全国順位の上位33.3%に入った地域が「外来医師多数区域(外来医師過多区域)」として指定されます。
【2025年】医師偏在指標で外来医師過多区域に指定されている地域
2025年現在、都道府県別における外来医師過多区域は、下記の黄色で表記された地域です。
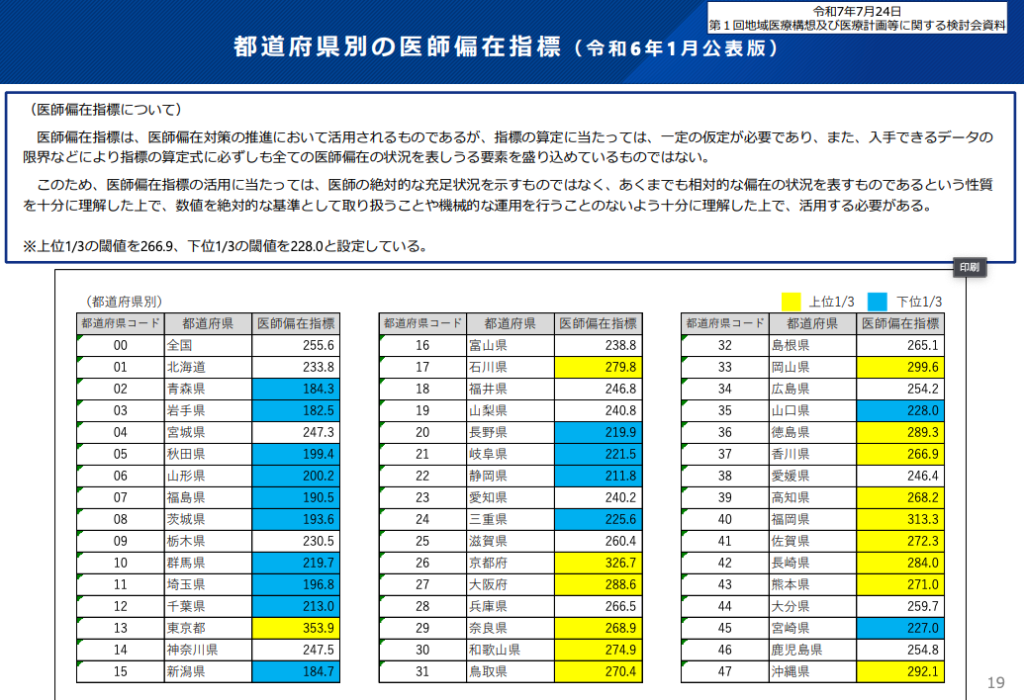
首都圏や関西、四国、九州地域が特に医師が集中しているとわかります。ここからはさらに首都圏や近畿圏、その他の主要な都市別に、二次医療圏までの外来医師過多区域を紹介します。
首都圏
首都圏では、以下の地域が外来医師過多区域に指定されています。
| 都道府県 | 二次医療圏 | 医師偏在指標 |
|---|---|---|
| 東京都 | 区中央部 | 789.8 |
| 区南部 | 380.4 | |
| 区西南部 | 413.7 | |
| 区西部 | 569.1 | |
| 区西北部 | 295.8 | |
| 区東北部 | 216.4 | |
| 区東部 | 307.6 | |
| 神奈川県 | 横浜 | 260.8 |
| 川崎南部 | 347.3 | |
| 川崎北部 | 285.3 | |
| 湘南西部 | 238.1 | |
| 埼玉県 | さいたま | 236.6 |
参照:厚生労働省「二次医療圏別の医師偏在指標」(令和6年1月公表版)
首都圏は全国で最も医師が集中している地域であり、特に東京都区部では全国平均の1.5倍以上の医師が配置されています。
近畿圏
大阪府や京都府においても、中心部は医師が集中しており、規制の対象となっているエリアが多く存在します。特に大阪市や京都市(乙訓含む)は全国的にも高い水準にあります。
| 都道府県 | 二次医療圏 | 医師偏在指標 |
|---|---|---|
| 大阪府 | 大阪市 | 369.0 |
| 豊能 | 350.7 | |
| 南河内 | 286.0 | |
| 三島 | 277.5 | |
| 北河内 | 232.4 | |
| 堺市 | 225.6 | |
| 泉州 | 218.8 | |
| 京都府 | 京都・乙訓 | 401.4 |
| 兵庫県 | 神戸 | 323.3 |
| 阪神 | 279.7 |
参照:厚生労働省「二次医療圏別の医師偏在指標」(令和6年1月公表版)
そのほかの主要な都市
福岡県や愛知県、北海道などの地方中枢都市でも、中心部は外来医師過多区域に指定されています。
| 都道府県 | 二次医療圏 | 医師偏在指標 |
|---|---|---|
| 福岡県 | 久留米 | 407.8 |
| 福岡・糸島 | 399.0 | |
| 愛知県 | 尾張東部 | 333.2 |
| 名古屋・尾張中部 | 305.4 | |
| 北海道 | 札幌 | 282.4 |
参照:厚生労働省「二次医療圏別の医師偏在指標」(令和6年1月公表版)
これらの地域は医療の中心地として機能している一方で、少し離れた周辺の地域では医師不足が深刻化しているという「二極化」の状態が続いています。
外来医師過多区域の調べ方
クリニック開業を検討している地域が外来医師過多区域に該当するかどうかは、主に3つの方法で確認ができます。
1. 各都道府県の医療計画を確認する
最も確実な方法は、各都道府県が策定・公表している「医療計画」や「外来医療計画」を確認することです。たとえば大阪府では「大阪府外来医療計画」として公表されています。
2. 厚生労働省のデータを確認する
厚生労働省が公表している「医師偏在対策について」の資料では、全国の医師偏在指標や外来医師過多区域の一覧が掲載されています。
3. 各都道府県の担当部署に問い合わせる
Web上の資料だけでは判断が難しい場合は、開業予定地の都道府県庁にある担当部署(医療政策課や地域医療課など)や保健所、または地域の医師会へ直接問い合わせて確認するのが安心です。
外来医師過多区域が問題視されている理由と背景
外来医師過多区域という制度が設けられ、開業規制が強化されることになった背景には、日本の医療が抱える深刻な課題を解決するためです。
ここでは特に現状、大きな課題とされているものを3つ解説します。
地方で深刻な医師不足が起きているから
最も大きな理由は、都市部への医師の集中によって、地方で深刻な医師不足が発生していることです。
たとえば医師偏在指標が低い地域では、東京都心部と比較して医師数が4分の1以下というケースもあります。このような地域では、住民が必要な医療サービスを十分に受けられず、生命や健康に関わる深刻な問題となっています。
地方で病院やクリニックが閉院してしまう恐れがあるから
医師が少ない地域では、今ある病院やクリニックさえも存続の危機にあります。特にへき地や離島では、院長先生が高齢になっても後継者が見つからないケースが多いのです。
もし後継者がいないまま閉院してしまえば、地域住民は遠くの病院まで通わなければならなくなります。こうした事態を防ぐために、国は「医師が足りている場所」での開業を抑え、「医師が必要な場所」へ目を向けてもらおうとしているのです。
関連記事:病院の後継者不在の実態|院内継承・第三者継承(M&A)のメリット・デメリット
地域に必要な医療を提供できていない可能性があるから
「医師が多い地域」といっても、実は住民が求めている医療機能が足りていないことがあります。たとえば「内科のクリニックはたくさんあるけれど、小児科や産婦人科が足りない」といったケースです。
また、夜間や休日の診療、在宅医療を行ってくれるクリニックが少ない地域もあります。そのため、これから開業する先生には単に開業するだけでなく、こうした「地域で不足している役割」を担ってもらうことが期待されています。
医師の長時間労働を改善しながら地域医療を守る必要があるから
医師不足の地域では、少ない人数で医療を支えているため、医師の長時間労働が当たり前になってしまっています。2024年4月から医師の働き方改革が始まり、残業時間の上限規制もできました。
しかし、医師の働きやすさを守った結果、地域の医療が崩壊してしまっては意味がありません。医師の健康を守りつつ地域医療を維持するには、医師の配置バランスを整えることが欠かせないのです。
関連記事:2024年4月から改正医療法が施行!医師の働き方改革にどう対応する?
統一された基準で医師の配置をコントロールする必要があるから
医師の配置バランスが悪いことは昔からわかっていましたが、これまでは全国共通の「指標」がありませんでした。そのため、どこがどれくらい不足しているのか、あるいは過剰なのかを正確に知ることが難しかったのです。
そこで2019年に法律が変わり「外来医師偏在指標」という共通のスコアが導入されました。これにより、客観的なデータに基づいて、本当に医師が必要な場所へ医師を誘導できるようになったわけです。
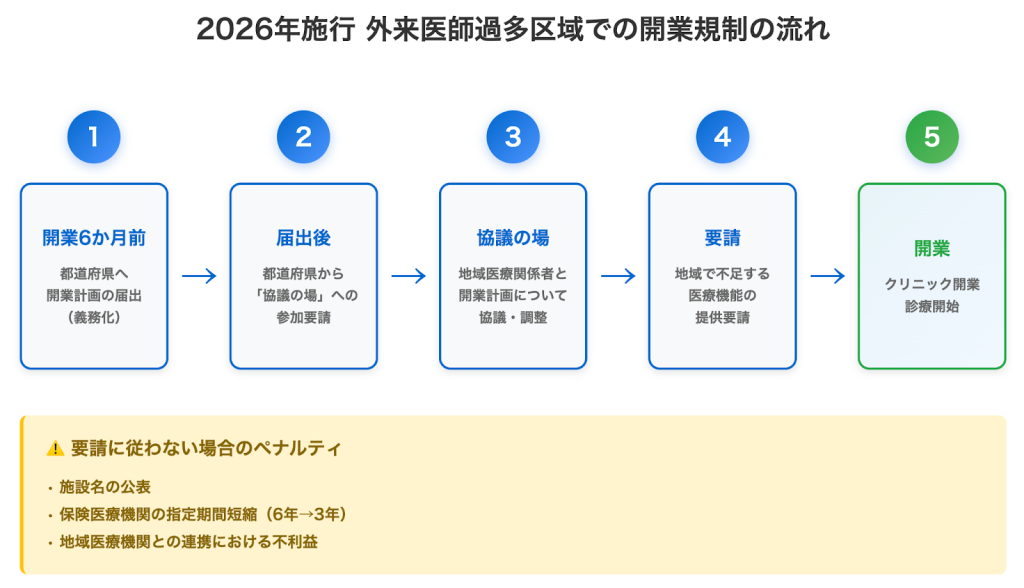
【2026年施行】外来医師過多区域における開業規制の内容
2024年12月5日に改正医療法が成立し、2026年4月から外来医師過多区域における開業規制が強化されます。主な規制内容は以下のとおりです。
【開業6か月前の届出義務】
今後は開業予定日の半年以上前に、都道府県へ計画を届け出なければなりません。
【協議の場への参加要請】
届出をすると、都道府県から「話し合いの場(協議の場)」に来るよう求められます。そこで地域の医療関係者と「どのような医療が必要か」を話し合います。
【地域で不足する医療機能の提供要請】
話し合いの中で、「この地域では救急や在宅医療が足りないから協力してほしい」といった要請を受けることがあります。
【保険医療機関の管理者要件の厳格化】
保険診療を行うクリニックの管理者(院長)になるには、一定の診療実績が必要になります。
関連記事:【2027年施行】医師の開業規制に関する完全ガイド!今後の対策方法も解説
要請に従わない場合のペナルティ
都道府県からの要請に正当な理由なく従わない場合、以下のようなペナルティが科される可能性があります。
【施設名の公表】
「協議の結果に従わなかったクリニック」として名前が公表されてしまいます。地域住民やほかの医療機関からの信頼を失うリスクがあります。
【保険医療機関の指定期間短縮】
通常は6年ごとに更新する保険医療機関の指定が、「3年ごと」などに短縮される可能性があります。更新の手間が増え、事務的な負担が大きくなります。
【地域医療機関との連携における不利益】
地域の大きな病院や医師会から「協力的ではない」と見なされ、患者さんの紹介や連携がスムーズにいかなくなる恐れがあります。
外来医師過多区域で円滑に開業する3つの方法
規制対象エリアであっても、開業が不可能なわけではありません。以下の3つの方法を検討することで、スムーズに開業できる可能性があります。
不足している診療科で開業をする
最も確実な方法は、地域で不足している診療科目で開業することです。外来医師過多区域でも、特定の診療科では医師が不足している場合があります。たとえば、内科医は充実していても、小児科や産婦人科、精神科などが不足しているケースは珍しくありません。
都道府県の外来医療計画には「地域で不足する外来医療機能」が明示されているため、それに沿った診療科目で開業すれば、協議の場でもスムーズに承認されやすくなります。
たとえば栃木県の場合、外来医療計画において以下のように記載されています。
“本県では外来医療計画(8期前期計画)に基づき、地域で不足する医療機能として「夜間や休日等における地域の初期救急医療の提供体制」及び「在宅医療の提供体制」の2つの医療機能を位置づけ、二次保健医療圏ごとに現状の把握を行い、必要となる対応等について検討を行っていくこととしています。”
事前に都道府県や地域の医師会に相談し、どの診療科が不足しているかを確認しておくことをおすすめします。
完全自由診療を専門としたクリニックを開業する
外来医師過多区域の規制における最大のペナルティは「保険医療機関の指定期間短縮」です。
したがって、保険診療を行わない完全自由診療専門のクリニックであれば、実質的に規制の影響を受けにくい可能性があります。具体的には、以下のようなクリニックです。
- 美容外科・美容皮膚科クリニック
- 審美歯科クリニック
- 予防医療専門クリニック
- アンチエイジング専門クリニック
これらは保険を使わないため、場所を選ばずに開業しやすいのが特徴です。ただし、具体的なルールは都道府県によって違うこともあるので、事前の確認は必要です。
医院継承(承継開業)を活用する
既存のクリニックを引き継ぐ「医院継承(承継開業)」であれば、新規開業に対する規制の対象外となる可能性もあります。
地域に根付いているクリニックをバトンタッチする形なので、行政との協議でも「地域医療を守る」として歓迎されやすい傾向にあります。 また、患者さんや設備もそのまま引き継ぎできるため、最初から経営が安定しやすく、初期費用も安く済むというメリットもあります。
内部リンク:新規開業と承継開業のメリット・デメリット徹底比較
外来医師過多区域で開業を成功させるポイント
医師が集中している激戦区での開業は簡単ではありません。しかし、しっかりとした準備と戦略があれば成功は十分に可能です。以下の3つのポイントを意識しましょう。
事前の診療圏調査が重要
外来医師過多区域といっても、二次医療圏内でも場所によって競合状況は大きく異なります。診療圏調査を行うことで、以下の情報を把握できます。
【診療圏調査で重要な内容】
- 周辺の医療機関の数と診療科目
- 想定される患者数
- 競合クリニックの特徴
- 不足している医療機能
特に外来医師過多区域では競合が多いため、より詳細な診療圏調査がクリニック経営の成功を左右すると言っても過言ではありません。
関連記事:診療圏調査の手順や注意点・簡易診断できるサービス紹介
地域医療機関との連携・地域包括ケアシステムに参画する
都道府県が求めているのは「地域で不足している医療」を埋めてくれる存在です。つまり、地域全体のニーズに応える姿勢を見せることが、協議をスムーズに進めるカギになります。
たとえば以下のような取組が効果的といえるでしょう。
- 地域の基幹病院との連携体制の構築
- 在宅医療の提供
- 介護や福祉事業者との連携
- 地域包括ケアシステムへの参画
- 医師会活動への積極的な参加
こうした姿勢を示すことで、自分のクリニックの利益だけでなく、地域医療に貢献しようとしていることが伝わります。
ほかの医療機関と差別化できる経営戦略を立てる
たとえ外来医師過多区域で開業できたとしても、診療科目によってはいわゆる「レッドオーシャン」状態であることは否めません。安定した経営を続けていくためにも、たとえば以下のような差別化できる経営戦略も重要です。
【専門性に特化する】
特定の疾患や治療法に特化することで、広域から患者を集めることもクリニックの強みとして効果的です。
【患者満足度を高める】
待ち時間の短縮や予約システムの充実、丁寧な説明など、患者満足度を高める取り組みが口コミでの評判につながります。
【オンライン診療の活用】
オンライン診療を組み合わせることで、通院が困難な患者にもアプローチできます。
【予防医療への注力】
健康診断や人間ドック、生活習慣病の予防など、予防医療の分野に力を入れることも差別化につながります。
外来医師過多区域「以外」での開業も検討する
外来医師過多区域での開業にこだわらず、指定されていない地域での開業を検討することも一つの選択肢です。確かに見込まれる患者が多いこともあり「外来医師過多区域」が発生しているわけですが、決して「外来医師過多区域に指定されていない=集患に不向き」というわけではありません。
ここではいわゆる「地方」なども含めた、都市部以外での開業のメリットを紹介します。
関連記事:へき地医療の課題・取り組みと参加方法
競合等のライバルが少なく経営が安定しやすい
外来医師過多区域以外の地域では、医師不足により競合クリニックが少ない傾向があります。そのため「かかりつけ医」として地域に定着しやすく、開業当初から安定した集患が見込めます。
特に地方都市の郊外エリアなどでは、医療ニーズがあるにもかかわらず医療機関が不足している地域も多く存在します。このような「じつはニーズの高い地域」を発見するためにも、開業エリアを検討する際に「診療圏調査」が重要になるわけです。
煩雑な手続きや要請がなくスムーズに開業できる
外来医師過多区域では、6か月前の届出、協議の場への参加、地域医療機能の提供要請など、さまざまな手続きと対応が必要です。一方で外来医師過多区域以外であれば、こうした煩雑な手続きが不要です。
さらに協議の結果によっては、開業計画の変更や希望の場所で開業できない可能性もありますが、指定されていない地域であれば希望どおりの開業が実現しやすくなります。
開業資金や運営に関する公的な優遇措置を受けられる
国や自治体は、医師不足地域での開業を全力で応援しています。そのため、手厚い支援制度が用意されています。
【へき地・医師不足地域での勤務手当】
都道府県が設定する「重点的に医師を確保すべき区域」で働く医師には、医療保険料を原資とした勤務手当が増額されます。(公布から3年以内に開始)また、医学生向けの奨学金返還免除制度も整備されています。
都道府県が医師不足地域での開業を支援するため、開業資金の一部を補助する制度があります。
【税制優遇措置】
医師不足の地域における開業では、各自治体の条例によって固定資産税などの地方税が減免されるケースや、医療機器や建物などの減価償却費を割り増し計上できる特例措置などが受けられる場合があります。
外来医師過多区域以外での開業なら、こうした支援制度の活用で開業時の経済的負担を大幅に軽減が可能です。
外来医師過多区域に関するよくある質問
外来医師過多区域での開業を検討されている先生方から、制度の細かい運用や将来的な見通しに関して、日々多くのご質問をいただきます。
数多くある質問の中でも、よく聞かれる内容について3つ回答していきます。
Q.医師偏在指標でワースト1位はどこですか?
A. 医師偏在指標が最も低いのは岩手県で指標は182.5です。二次医療圏別で見ると、岩手県釜石医療圏が107.8と全国で最も低い値となっています。これは東京都区中央部の4分の1以下という水準であり、深刻な医師不足が続いています。
Q.既存のクリニックを移転する場合も規制対象ですか?
A. はい、既存のクリニックを外来医師過多区域内に移転する場合も、新規開業と同様に規制の対象となります。移転の場合でも、開業6か月前の届出や協議の場への参加が必要となる可能性があるため、あらかじめ都道府県の担当部署に確認することをおすすめします。
Q.外来医師過多区域の指定は解除されることがありますか?
A. 外来医師過多区域の指定は3年ごとに見直されるため、その際の医師偏在指標の変動によっては指定から外れる可能性もあります。逆に、新たに指定される地域が出てくる可能性もあるため、開業を検討している場合は最新情報の確認が重要です。
まとめ|外来医師過多区域でもクリニックの開業は可能
外来医師過多区域での開業は、規制強化によって以前よりもハードルが高くなっています。しかし、地域医療のニーズを捉えて、十分な準備を行えば開業は十分に可能です。また、あえて競合の多いエリアで戦うのではなく、医院継承(医業承継)を活用したり、少しエリアをずらしたりするのも、クリニックの経営においては賢い選択肢といえるでしょう。
私たちエムステージコミュニケーションズでは、先生一人ひとりのビジョンに合わせて医院継承を専門とした開業支援を行っています。事業計画の策定や行政との協議の対応まで、豊富な実績をもとに全力でサポートいたします。開業エリアの選定や規制への対策でお悩みの先生は、ぜひお気軽にご相談ください。
▶医院継承・医業承継(M&A)のご相談は、エムステージ医業承継サポートにお問い合わせください。
この記事の監修者

田中 宏典 <専門領域:医療経営>
株式会社エムステージマネジメントソリューションズ代表取締役。
医療経営士1級。医業承継士。
静岡県出身。幼少期をカリフォルニア州で過ごす。大学卒業後、医療機器メーカー、楽天を経て株式会社エムステージ入社。医師紹介事業部の事業部長を経て現職。
これまで、病院・診療所・介護施設等、累計50件以上の事業承継M&Aを支援。また、自社エムステージグループにおけるM&A戦略の推進にも従事している。
2025年3月にはプレジデント社より著書『“STORY”で学ぶ、M&A「医業承継」』を出版。医院承継の実務と現場知見をもとに、医療従事者・金融機関・支援機関等を対象とした講演・寄稿を多数行うとともに、ラジオ番組や各種メディアへの出演を通じた情報発信にも積極的に取り組んでいる。
医療機関の持続可能な経営と円滑な承継を支援する専門家として、幅広く活動している。
より詳しい実績は、メディア掲載・講演実績ページをご覧ください。
【免責事項】
本コラムは一般的な情報提供を目的としたものであり、特定の取引や個別の状況に対する税務・法務・労務・行政手続き等の専門的なアドバイスを提供するものではありません。個別案件については必ず専門家にご相談ください。








