医療業界におけるIT化の実態と医療機関に求められる動き

医療業界は他業界に比べてIT化が遅れており、令和2年時点で電子カルテの導入率は一般病院で57.2%、診療所で49.9%に留まっています。オンライン診療の普及率も15.2%と低く、IT化の進展は遅いです。原因としては、医療機器の厳しい規則や医療従事者のITリテラシーの低さが挙げられます。マイナ保険証の導入や医療機器の進歩が進んでいるものの、IT化には課題が多く残っています。
医療業界におけるIT化の実態
医療業界は、他業界に比較してIT化が遅れている業界の1つだといわれています。例えば、令和2年の一般病院の電子カルテ導入率は57.2%、医科の一般診療所での電子カルテ導入率は49.9%となっています。
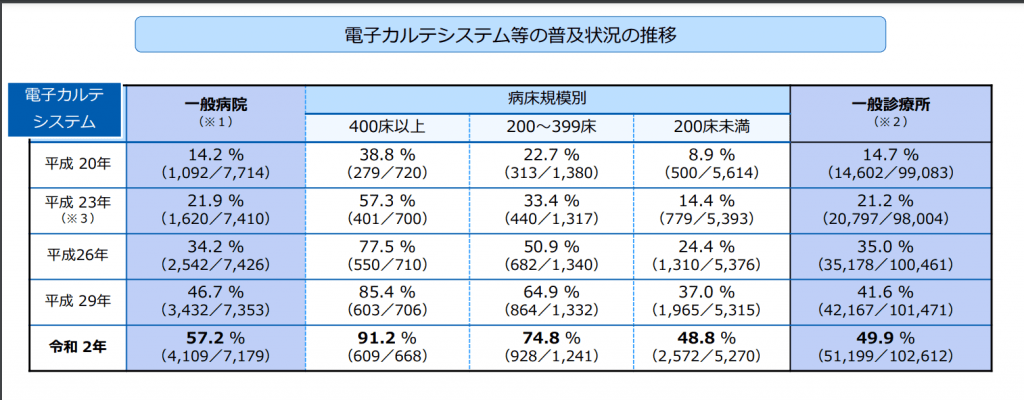
出典:厚生労働省「電子カルテなどの普及状況の推移」
実に半数近くの医療現場で、紙に手書きのカルテとフィルムに現像されたフィルムで診断・治療がおこなわれているのが実態です。
近年ようやくオンライン診療が解禁され、コロナ禍により2020年に要件が緩和されたため、ハードルが少し下がりましたが、オンライン診療に対応している医療機関は全医療機関の15.2%と少なく、普及しているとはいいがたい状況です。
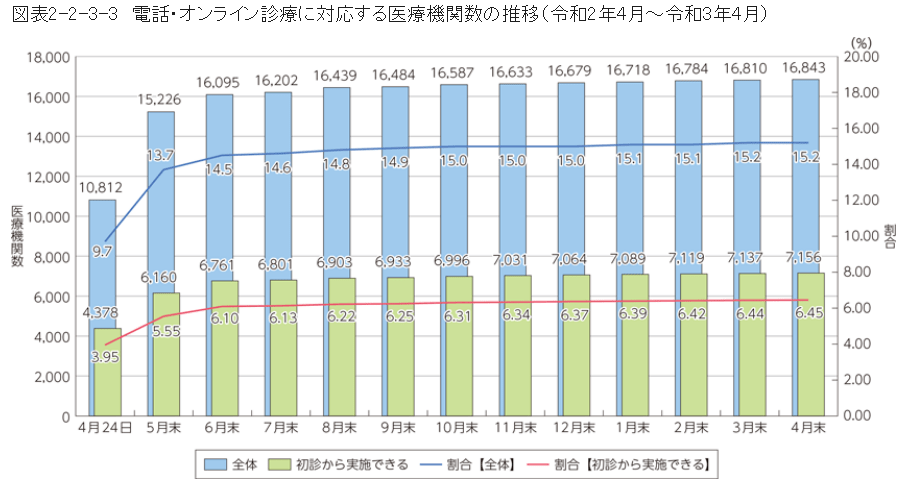
出典:総務省「「令和3年版情報通信白書」データで見るオンライン診療の状況
その背景には、オンラインでの診療を希望する患者がまだまだ少なく、対面での診療を希望する患者の方が圧倒的に多いという実態があると思われます。
最近では、マイナンバーカードに保険証としての機能を持たせ、薬剤情報、特定健診情報、医療費通知情報を医療機関に提供できるようにする「マイナ保険証」の仕組みが導入されました。これが医療業界のIT化へのブレークスルーとなる可能性があると期待されました。
マイナ保険証には、検査データや画像診断の共有、ワクチン履歴・病歴の共有、主治医の意見などを含むカルテ内容の共有など医療機関間で情報共有が行われれば、患者の利便性が向上すると思われる領域が多数あります。
しかし、これまでは、患者にとってはメリットが感じられなかったり、個人情報漏洩の不安があったり、また利用できる医療機関が限られたことなどから、ほとんど利用は進んでいませんでした。
そこで2022年10月には、政府・デジタル庁より、2024年秋に紙の健康保険証を廃止してマイナ保険証に一本化する方針が発表されました。
また医療機関や薬局に対しては、マイナ保険証対応システムの導入が2023年4月から原則として義務化することとされました。しかし、導入には遅れが生じており、2022年12月現在、2023年9月までの経過措置が発表されています。
このように医療業界では、IT化の進展速度は速いとは言い難いものです。
関連記事:オンライン資格確認とは?導入のメリットや準備について
▶経営環境の変化も踏まえ、医業承継(M&A)の全体像を確認する
医療業界でIT化を進める上での課題点
では、医療業界でIT化の進展が遅い理由はどこにあるのでしょうか。その大きな理由として、医療機器の製造・販売に関わる規則が厳しいことが挙げられます。
医療情報を格納する電子カルテや、医療画像を格納するPACS(医療画像管理システム)などは、医療機器プログラムと呼ばれ、薬剤やCT装置などと同様に、市販される前にPMDA(医薬品医療機器総合機構)の承認が必要とされます。
PMDAは、医療に使用される治療薬、ワクチン、手術機材、検査機材等の品質を担保するために重要な役割を果たしています。しかし、その反面、日本ではワクチンや抗がん剤の認可に時間がかかるのが問題だと時々ニュースになるように、医療機器・薬剤に関する認可には他国と比較して時間と費用が多くかかります。
そのため新技術を応用した新製品を開発しても医療現場に投入するまでに時間がかかったり、医療機器メーカーが製品を開発する意欲が低かったりする現実があります。電子カルテやPACS、その他、医療情報を取り扱うIT機器などについては患者に直接の健康被害をもたらす恐れは低いため、審査を迅速かつ低コストでできるようにしてもよいのではないかという意見もあります。
医療業界でのIT普及が遅いもう1つの理由は、医療業界の人材が総じてITに対して苦手意識を持っている点です。
医療の現場は医師、看護師、技師、薬剤師など、医療専門職の人材が集まって形成されています。医療の専門教育を受けて免許を取得した後は、そのまま医療現場で働き始め、医療技術・知識の習得のために時間を割いています。
一般的な企業で新卒者に対して行われるような、社会人としてのオリエンテーションを受ける機会が少なく、ITを使いこなすリテラシーが低い人材も少なくありません。
さらに高度な知識と技能を持つ専門職であるがゆえに、医療以外の知識の習得に対する意欲が低かったり環境の変化を嫌がったり、場合によってはIT化などによる新たなシステムの導入に対する抵抗勢力となることさえあります。
医療法人の理事長や診療所の院長が導入を試みたシステムに対して、ITリテラシーの低い診療部長や看護師長、薬剤師長などがこぞって反対したため導入できなかったというのは本当によく聞く話です。
以上の2点が大きな障壁となり、医療業界はIT化が遅れた業界となってきました。
医療機関のIT技術導入事例
全般的にはIT化が遅れている医療業界ですが、電子カルテをはじめ、確実に浸透している医療機器プログラムもあります。
現在では、新規開業のクリニックでは、電子カルテは必須の機器となっています。紙カルテの保管スペースや、診察ごとにスタッフがカルテを探して運ぶ手間を削減してくれますし、また、診察後の医療費の計算や支払い事務作業も効率化されるなど、導入メリットは多岐にわたります。業務の効率化は、人件費の削減にもつながります。
電子カルテには、院内で撮影した画像データをVPN(仮想プライベートネットワーク)で他院に送信し、遠隔読影診断を受けることができるなどのネットワーク機能を備えたものもあります。
内視鏡の分野では、ガンか非ガンかを判定する診療の補助として、AIの画像認識技術が応用されたプログラムも開発されています。AIの判定の方が専門医の判定より優れている場合があるというデータもあり、すでに市販されているシステムもあります。
さらに、先進の医療機関では、CTデータから患者の体内を3D構築し、その画像をカンファレンス参加者がVRゴーグルを装着して様々な角度や深さで確認しながら術前にシミュレーションするという技術も使用され始めています。
患者対応のIT化に関しては、コロナ禍以降、Web問診とWeb予約の普及は進みました。初診であってもスマホなどにより診察の予約と基本的な問診表の記載を済ませているため、患者の待ち時間を減らすことができ、患者満足度の向上や、院内の密回避に役立ちます。
このように少しずつではありますが、医療現場でのIT化は進んでおり、これからも確実に進んでいくと思われます。
医療機関に求められる今後の動き
現在、多くの医療機関にとって最大の課題は、人材不足です。そもそも、我が国全体の就業者人口の総数が減少推移していることに加え、医師や看護師などの有資格者は、人員が不足すれば流入するといった市場原理が働きにくい職種でもあります。
医学部定員数は徐々に増員されていますが、現在の医療は凄まじい速度で高度化・細分化されていることから、それに見合う人員数が確保できていない医療期間が多数あります。
そのこともあり、医師の長時間労働が問題とされて久しくなります。特に400床以上の大病院の医師については、時間外労働を年1860時間以上おこなっている割合が平成28年で71~88% 令和元年で39~49%となっています。
時間外労働が年1860時間を超えると推定される医師がいる病院の割合
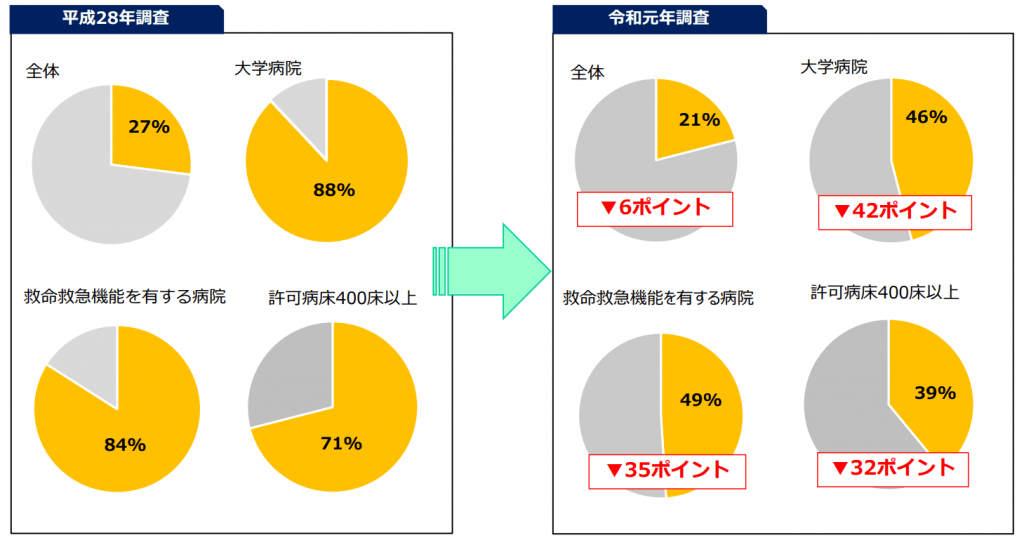
出典:厚生労働省 令和3年度第1回医療政策研修会及び地域医療構想アドバイザー会議資料
医師の長時間労働改善のため、医師の働き方改革が2024年から開始され、時間外労働時間の上限が定められます。これは、1人1人の医師の働ける時間が制限されることとなり、医師不足や医師偏在にさらに拍車がかかることが危惧されています。
診療行為は、人が人を診るものであり、省人化、省力化が難しい面もあります。
しかし、医師がおこなう業務には直接的な診療業務以外に、記録や書類作成など、いわゆる診療外業務が多くあり、その効率化を目指すことは現代の医療機関では喫緊の課題です。
例えば、難病申請書類等はA4用紙で10ページ近くありますが、住所、氏名、年齢、手術歴、検査数値や画像記録など、電子カルテから引用するのみの項目を、医師が手書きで転記しています。しかし、医師の意見や判断を記載する部分は数行のみです。また手術や入院の際に保険金を受け取るための書類も行われた医療事実を転記するのみで、医師の意見や判断を記載する欄はありません。このような診療以外の書類作成業務を省力化してくれるIT技術の普及により、医療従事者の負担軽減が目指されるべきでしょう。
一例として、コロナ禍の発生当初は、コロナ患者の届け出やコロナワクチン接種の記録など、医師がしなければならない書類作成はとても煩雑でしたが、メディアで取り上げられたこともあり、比較的速やかに改善されました。
当たり前のこととして行われているため注目されていない診療外業務はまだまだ多く残っており、IT化によって医療従事者が本来の業務に注力できる環境を作り上げていくことは、医療リソースの有効活用という観点から非常に重要だと思われます。
関連記事:2024年4月から改正医療法が施行!医師の働き方改革にどう対応する?
まとめ
医療業界は、他業界と比較して業務のIT化が比較的遅れている状況にあります。
しかし、少子高齢化が進み、医療需要は増大する一方で、医療従事者などの医療リソースは不足、あるいは偏在しています。そのギャップを埋めるためには、医師の診療、診療外業務、また医療事務などの全般にわたるIT化による効率化は不可欠です。
そのためには、医療従事者の意識改革や医療機関の努力も必要ですが、監督官庁による医療プログラムなどの承認の迅速化や、医療機器メーカーの開発努力なども求められます。
▶医院継承・医業承継(M&A)のご相談は、エムステージ医業承継サポートにお問い合わせください。
この記事の監修者

田中 宏典 <専門領域:医療経営>
株式会社エムステージマネジメントソリューションズ代表取締役。
医療経営士1級。医業承継士。
静岡県出身。幼少期をカリフォルニア州で過ごす。大学卒業後、医療機器メーカー、楽天を経て株式会社エムステージ入社。医師紹介事業部の事業部長を経て現職。
これまで、病院・診療所・介護施設等、累計50件以上の事業承継M&Aを支援。また、自社エムステージグループにおけるM&A戦略の推進にも従事している。
2025年3月にはプレジデント社より著書『“STORY”で学ぶ、M&A「医業承継」』を出版。医院承継の実務と現場知見をもとに、医療従事者・金融機関・支援機関等を対象とした講演・寄稿を多数行うとともに、ラジオ番組や各種メディアへの出演を通じた情報発信にも積極的に取り組んでいる。
医療機関の持続可能な経営と円滑な承継を支援する専門家として、幅広く活動している。
より詳しい実績は、メディア掲載・講演実績ページをご覧ください。
【免責事項】
本コラムは一般的な情報提供を目的としたものであり、特定の取引や個別の状況に対する税務・法務・労務・行政手続き等の専門的なアドバイスを提供するものではありません。個別案件については必ず専門家にご相談ください。







