地域医療の推進による医療の変化と開業医に求められること

目次
日本の地域医療は、少子高齢化と人口減少の進展に伴い重要性が増しています。2025年までに団塊の世代が75歳以上となり、2060年には総人口が9,000万人を下回り、高齢化率は40%近くに達する見通しです。地域ごとの医療ニーズに応じた効率的な医療体制を整えるため、各都道府県が地域医療構想を策定しています。しかし、病床機能の実態把握や経営課題、慢性期患者の在宅医療支援など多くの課題が残されています。
地域医療の現状と課題
地域医療が重視されるようになっている背景には、我が国において、特に地方部で急速に進展している深刻な少子高齢化、人口減少化があります。
2025年にはいわゆる「団塊の世代」が75歳以上の後期高齢者になります。
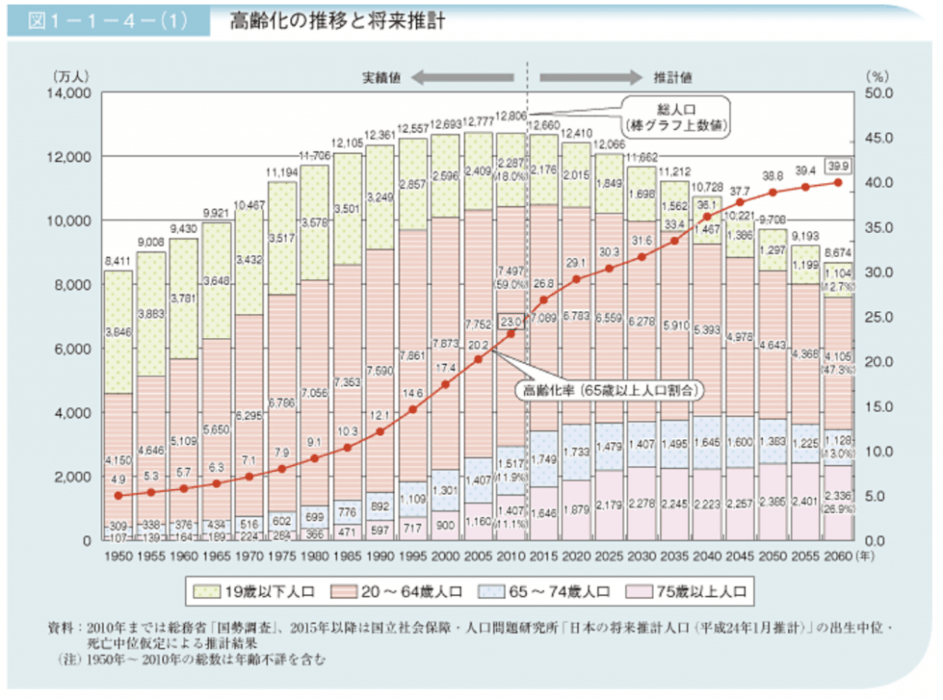
※出典:内閣府「将来推計人口でみる50年後の日本」
内閣府のデータでは2060年には総人口が9,000万人を割り込み、高齢化率は40%に近い水準になると推計されています。
一方で出生数は減少を続け、2060年には48万人になると推計されていて、年少人口(0~14歳)は791万人と、現在の半分以下になるともいわれています。
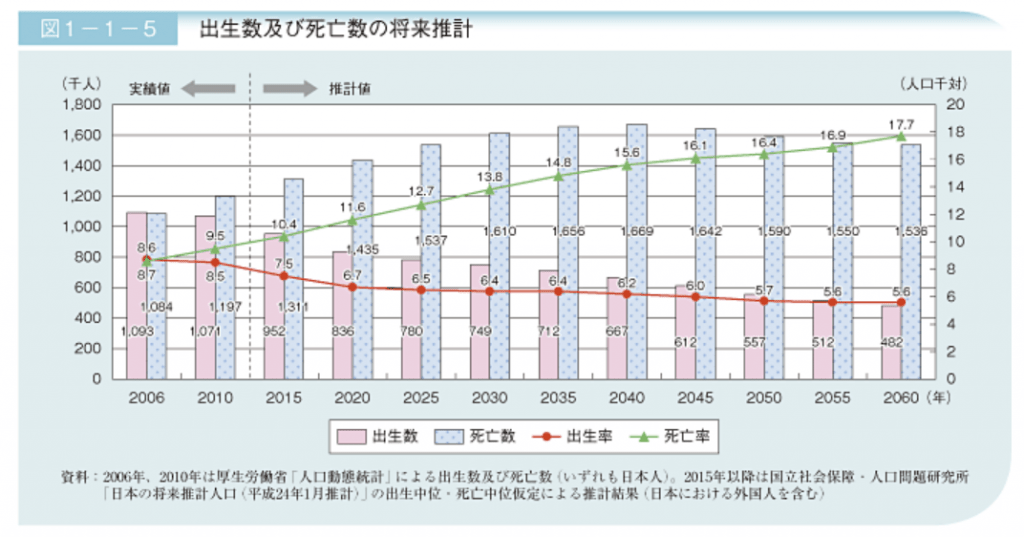
※出典:内閣府「将来推計人口でみる50年後の日本」
さらに、人口動態を地域別でみてみると、高齢化の進展には地域ごとに差があり、都市部では今後高齢者が大幅に増加することが予想される一方、東北地方や北陸地方の高齢化はすでにピークを迎えています。つまり、地域ごとに人口動態は大きく異なり、そこで求められる医療・介護の質にも大きな違いがあることがわかります。
こうした現状を踏まえ、2015年から各都道府県による「地域医療構想」の策定が始まりました。
地域医療構想とは、2025年を目処に、病床の機能分化・連携を進めるために、医療機能ごとに2025年の医療需要と病床の必要量を推計し、これを踏まえて地域ごとの効率的な医療体制の提供を目指すものだとされています。
※参照:全日本病院協会「地域医療構想」
とは言え、地域医療構想の策定からすでに約10年が経過し、2025年はすでに目前に迫っています。地域医療構想の策定以降、地域ごとの医療機関で活発な議論が生まれ、また、一部では病床機能の選択も進んだことは間違いありません。しかし、現状では、多くの課題を残している面もあります。
関連記事:地域医療構想とは|2025年問題にあたって医療機関がすべきこと
統一的な客観性をもって、病床機能の実態を正確に把握できていない
地域医療構想を実現し、かつ効果的に機能させるためには、病床機能の現状を正確に把握することが前提であり、非常に重要です。
しかし、現在は各医療機関が病床機能の定性的な基準を参考に病床機能を自ら選択しており、定量的な基準がないままになっています。
例えば、実態は同じような機能の病院であるにもかかわらず、「急性期病院」と報告する病院もあれば、「高度急性期病院」と報告する病院もあり、統計が不正確になっています。
厚生労働省のおこなったワーキンググループによれば、回復期や慢性期の病棟であっても診療報酬の高い「高度急性期」として報告している病院が存在する可能性も示唆されています。
また、回復期病床が全国的に不足している報告が示されていますが、実際には回復期の患者は他機能病床で治療されていることも多いため、データの正確性に欠くという意見も少なくありません。
※参照:厚生労働省「地域医療構想及び医師確保計画に関するワーキンググループ」
機能転換の難しさ
次に、地域医療構想によって各医療機関が機能転換を企図した際、あるいは実際に転換した後の、病院経営上の問題もあります。
例えば、東京23区内においては、慢性期病床が不足していることは明らかですが、慢性期病床が足りないからといって急性期病院が、収益性の低い慢性期に転換した場合、土地代や人件費の高い東京都の病院では、経営的に成立しない可能性が高いでしょう。
特に、民間病院では採算の見込めない機能への転換は、非現実的だと考えられます。
慢性期患者の受け皿の不足
地域医療構想には、病床再編による慢性期患者の在宅医療への移行が織り込まれています。すでに政府は約30万人の患者が移行すると見込まれる地域の新たな受け皿について検討を進めています。
しかし、専門医療の必要性が高い慢性期患者に対してどのように安全に在宅医療を提供していくのか、地域全体の課題として残されたままです。
▶医療制度の変化も踏まえた医業承継(M&A)の全体像はこちら
地域医療は日本の医療をどう変化させるか
仮に、地域医療構想がこのまま推進されていった場合、日本の医療はどのように変化していくのでしょうか?
結論からいうと、急性期病床や高度急性期病床が減少し、回復期病床が増加していくことになります。それぞれについて解説します。
急性期・高度急性期病床の減少
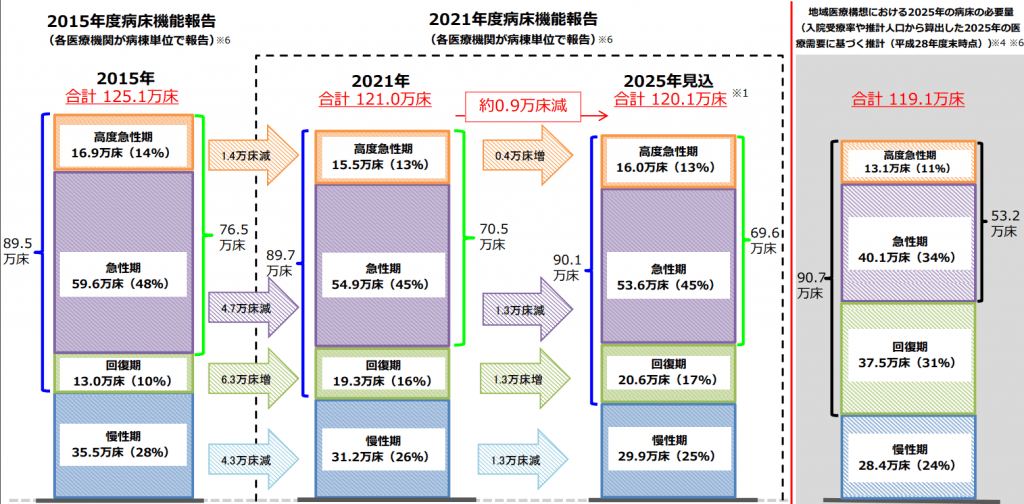
※出典:厚生労働省「地域医療構想について」
2015年における急性期・高度急性期病床数は計76万床であり、全体の60%を占めていました。この背景には、2006年度の診療報酬改定で7対1病床(高度急性期・急性期の状態にある患者7人に対して看護師1人を手厚く配置する病床)の公定価格が引き上げられたことが影響しています。
しかし、地域医療構想の必要病床数を実現するとすれば、これを2025年には53万床まで調整する必要があり、急性期・高度急性期病床の減少が予想されます。
回復期病床の増加
その一方で、リハビリや退院支援のための回復期病床は増加が見込まれています。2015年の13万床から2025年には38万床へ増加する見通しですが、この実現のためには各医療機関が利益率の低い機能への転換を余儀無くされるわけです。
そのため、スムーズな実現のためには、回復期機能を担った方が経営的にもメリットがあるような診療報酬改定をおこなう必要がありますが、そういった見通しは、今のところ立っていません。
地域包括ケア構想と地域医療
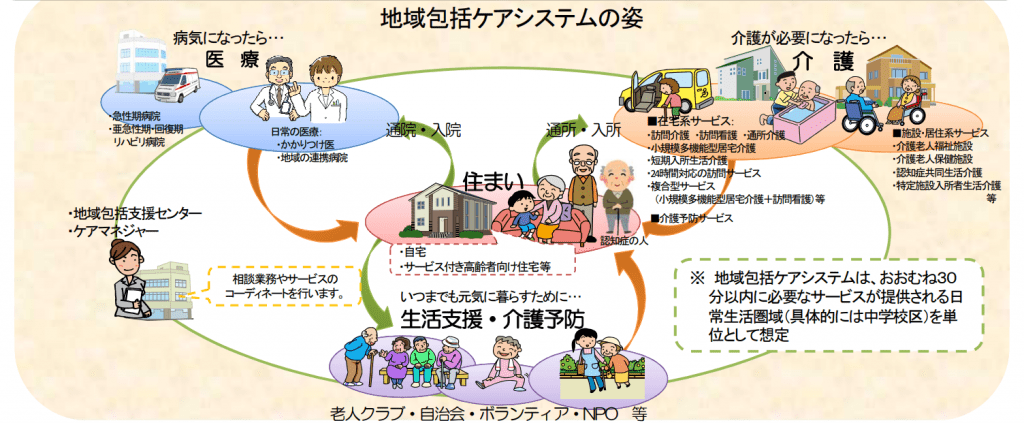
※出典:厚生労働省「地域包括ケアシステム」
地域医療構想では「病床の機能分化・連携、人材確保」が主目的であるのに対し、地域包括ケア構想とは「重度な要介護状態となっても住み慣れた地域で自分らしい暮らしを人生の最後まで続けることができるよう、医療・介護・予防・住まい・生活支援が包括的に確保される体制」を指します。
地域包括ケアシステムはもともと、平成23年に「介護サービスの基盤強化のための介護保険法等の一部を改正する法律」で位置づけられていましたが、現在では地域医療構想とほとんど一体となっています。
前述したように、今後地域医療構想がさらに推進され、病床が再編されれば、慢性期患者の在宅医療への移行が急務になります。
溢れ出す慢性期患者に対して、医療のみならず介護や生活支援などをおこなう体制を整えるためにも、今では地域医療構想と地域包括ケア構想は切っても切り離せない関係になっています。
地域医療において開業医に期待される役割
地域医療構想では、各医療機関の病床を再編することで地域におけるより効率的な医療提供が目指されています。
では、開業医の皆さんにはどのような役割が期待されているのでしょうか?
地域の「かかりつけ医」になる
もっとも重要な役割は、臨床医としてその地域の患者の「かかりつけ医」になることです。
プライマリケアを実践し、その地域の患者ひとりひとりの健康を守っていく必要があります。自院での診療をおこなう他、場合によっては、重症度に応じて患者を適切な医療機関に振り分ける、あるいは、必要に応じて介護施設を紹介するなど、ゲートキーパーとしての役割も担います。
また他にも、健康相談や健康診断、地域保健や公衆衛生など、未病の段階から病気を防ぐために、その地域における医療を取り巻く社会的活動、行政活動に積極的に参加することも重要です。
関連記事:医師が知るべきプライマリ・ケアのあり方をわかりやすく解説
在宅医療を支える
前述したように、地域医療構想では病床の機能分化を進めること、そして慢性期患者の受け入れ先として在宅医療の役割を強化することが基本施策として示されています。要介護度の高い高齢者で、診療所への通院も困難となる患者も増加するでしょう。
そのため、開業医による往診や訪問診療のニーズも増していくことが予想され、地域の患者が自宅でも安心して生活していくためには必要不可欠な役割を果たします。
地域医療連携を深めて、地域住民の健康を守る
地域の患者の健康を守るためには、医療のみならず介護・福祉・生活支援など包括的なケアが必要不可欠です。
そのため開業医は、近隣の急性期病院や専門性の異なるクリニック以外に、地域医療包括支援センターや介護施設、ボランティアなど様々な他職種と密に連携を取っておく必要があります。
そのように、地域の開業医が窓口となり、地域の様々な医療、福祉関係者、行政などとも連携しながら、地域住民の健康を守り自立した生活を支えることが、地域医療に求められている役割です。
▶医院継承・医業承継(M&A)のご相談は、エムステージ医業承継サポートにお問い合わせください。
この記事の監修者

田中 宏典 <専門領域:医療経営>
株式会社エムステージマネジメントソリューションズ代表取締役。
医療経営士1級。医業承継士。
静岡県出身。幼少期をカリフォルニア州で過ごす。大学卒業後、医療機器メーカー、楽天を経て株式会社エムステージ入社。医師紹介事業部の事業部長を経て現職。
これまで、病院・診療所・介護施設等、累計50件以上の事業承継M&Aを支援。また、自社エムステージグループにおけるM&A戦略の推進にも従事している。
2025年3月にはプレジデント社より著書『“STORY”で学ぶ、M&A「医業承継」』を出版。医院承継の実務と現場知見をもとに、医療従事者・金融機関・支援機関等を対象とした講演・寄稿を多数行うとともに、ラジオ番組や各種メディアへの出演を通じた情報発信にも積極的に取り組んでいる。
医療機関の持続可能な経営と円滑な承継を支援する専門家として、幅広く活動している。
より詳しい実績は、メディア掲載・講演実績ページをご覧ください。
【免責事項】
本コラムは一般的な情報提供を目的としたものであり、特定の取引や個別の状況に対する税務・法務・労務・行政手続き等の専門的なアドバイスを提供するものではありません。個別案件については必ず専門家にご相談ください。









